Definition
Die Schuppenflechte, auch Psoriasis genannt, ist eine entzündliche, nicht ansteckende Hauterkrankung, die mit einer starken genetischen Veranlagung und autoimmun auslösenden Faktoren einhergeht. Die Krankheit macht sich durch rötliche, schuppende Hautveränderungen bemerkbar und ist nicht heilbar.
In Deutschland sind schätzungsweise 2-3% der Bevölkerung betroffen, das sind etwa 2 Millionen Menschen. Männer und Frauen sind dabei gleich häufig betroffen.

Wie kommt es zu Schuppenflechten?
Bei der Schuppenflechte werden drei Hauptformen voneinander unterschieden. Es wird differenziert zwischen Psoriasis vulgaris (gewöhnliche Schuppenflechte), Psoriasis pustulosa (Schuppenflechte mit Eiterbläschen) und Psoriasis-Arthritis (Gelenk-Schuppenflechte). Es gibt außerdem noch eine Variante, deren Erstmanifestation im Kindesalter durch eine Mandelentzündung mit Streptokokken der Gruppe A (Streptococcus pyogenes) ausgelöst wird.
Bei der Entstehung und Entwicklung der Krankheit, geht man von einer Autoimmunkrankheit und/oder einer genetischen Prädisposition aus.
Genetische Veranlagung
Die Schuppenflechte hat eine genetische Veranlagung, was durch familiäre Häufungen belegt wird. Etwa 40% der Menschen mit Schuppenflechte, haben Verwandte die ebenfalls betroffen sind. Die Prädisposition wird vor allem durch Gene beeinflusst, die für Entzündung, Immunität und Differenzierung der Epidermis eine Rolle spielen. Eine Studie fand heraus, dass der bekannteste Genort PSORS1 ist, dem bis zu 50% der Erblichkeit der Krankheit zugeschrieben werden. PSORS1 befindet sich auf dem Chromosomen 6p21. Weitere Untersuchungen fanden heraus, dass es zusätzliche relevante Genorte auf den Chromosomen 1,3 und 19 gibt.
T-Zell-vermittelt
Die weitere Möglichkeit zur Entstehung einer Psoriasis ist eine T-Zell-vermittelte Autoimmunkrankheit. Die T-Zellen (Lymphozyten; weiße Blutkörperchen) sehen die Hautzellen als Eindringlinge an und greifen diese an. Die dadurch verletzten Hautzellen lösen eine Reihe an verschiedenen Kaskaden aus. Das angeborene Immunsystem wird durch Zytokine und die vermittelten Gefahrensignale aktiviert. Zytokine sind Proteine, die für das Zellwachstum und die Differenzierung von Zellen sorgen. Die T-Zellen stimulieren die unkontrollierte Ausbreitung von Keratinocyten (ein Zelltyp), die zu einer gestörten Differenzierung führt.
Diese Fehlregulation von Keratinocyten führt dazu, dass sich vermehrt unreife Hautzellen an der Hautoberfläche sammeln. Die Ansammlungen werden als „Plaques“ bezeichnet und bestehen aus dendritischen Zellen, Makrophagen, T-Zellen und Neutrophilen, die alle zum Immunsystem gehören. Als Plaque versteht man die für die Psoriasis typisch schuppige Haut. Die dendritischen Zellen spielen eine wichtige Rolle in den Anfangsstadien von Krankheiten. Sie sind Antigen-präsentierende Zellen. Ihre Aktivierung bei der Psoriasis ist jedoch nicht ganz klar. Eine Theorie ist, dass sie antimikrobielle Peptide (AMPs) erkennen, die von Keratinocyten als Reaktion auf Verletzungen abgesondert werden und so in der psoriatischen Haut vermehrt vorhanden sind.
Komorbiditäten:
Psoriasis wird mit einer Reihe von anderen Krankheiten in Verbindung gebracht. Die Entzündung ist nicht nur auf die Haut beschränkt, sondern kann verschiedene Organsysteme betreffen. Eine Kontrollstudie belegte, dass Psoriasispatienten vermehrt Hyperlipidämie, Bluthochdruck, koronare Herzkrankheiten, Typ-2-Diabetes und einen erhöhten Body-Mass-Index aufwiesen. Psoriasispatienten waren doppelt so häufig von dem metabolischen Syndrom betroffen als die Kontrollgruppe.
Symptome einer Psoriasis
Die wichtigsten Kennzeichen der Schuppenflechte sind die Rötungen und Schuppungen. Die drei Hauptformen, Psoriasis vulgaris, -pustulosa und -Arthritis weißen jeweils unterschiedliche Hauptsymptome auf. Die Psoriasis vulgaris tritt bei 85% der Fälle auf und zeichnet sich durch rote, schuppende Herden an Kopf, Ellenbogen und Kniescheiben ab. Bei der Hälfte dieser Fälle leiden die Betroffenen unter Juckreiz. Die mit Eiterbläschen einhergehende Psoriasis pustulosa kennzeichnet sich durch Rötungen und Eiterbläschen, sowie in manchen Fällen wunde Stellen. Diese treten vor allem an Handteller und Fußsohlen auf. Die Symptome der Psoriasis-Arthritis sind Rötungen, Schwellungen von Gelenken, Schmerzen und eventuelle betroffene Hautstellen mit Plaques. Dabei sind häufig Finger-, Hand- und Sprunggelenke betroffen, sowie Knie und Ellenbogen. Je nach Schwere der Beschwerden teilen die Ärzte die Psoriasis in eine leichte und mittelschwere bis schwere Verlaufsform ein. Dies wird anhand von international anerkannten Messverfahren berechnet. Unter dem Kapitel Diagnostik werden diese näher erläutert.
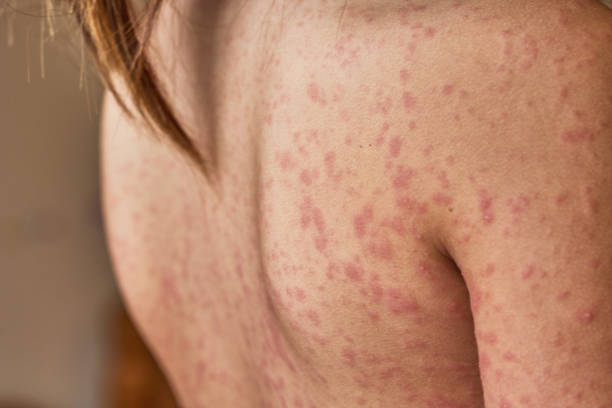
Diagnostik
Die Diagnose kann der Arzt meistens schon alleine durch einen Sichtbefund feststellen, da das Hauptmerkmal die typischen Hautveränderungen sind. Die Diagnose fängt fast wie jede Diagnose an, nämlich mit einer Anamnese. Dabei sollen Informationen über Beschwerden, Symptome, Hauterkrankungen in der Familie oder Faktoren, die die Beschwerden verschlimmern gegeben werden. Da die Krankheit Psoriasis häufig mit Begleiterkrankungen verbunden sind, soll dem Arzt mitgeteilt werden welche vorliegen, wie z. B. Bluthochdruck.
Kratzbefunde
Um die Diagnose nach dem Sichtbefund zu verfestigen, erfolgen sogenannte Kratzbefunde. Dabei gibt es drei Stadien. Zuerst wird die (mögliche) Schuppenflechte leicht ab geschrappt, wodurch sich die lose Schuppenschicht der Oberhaut löst. Die schuppige Schicht wird dadurch immer heller und bröselt ab. Diese Reaktion wird als Kerzenphänomen beschrieben, da die ab gebröselte Haut festes Kerzenwachs ähnelt.
Der nächste Schritt besteht aus dem vollständigen Abkratzen der schuppigen Haut. Unter dieser Haut liegt eine dünne, pergamentartige Haut, weshalb diese Reaktion als das letzte-Häutchen-Phänomen bezeichnet wird. Beim letzten Schritt wird das letzte übrig gebliebene Häutchen, aus dem vorherigen Schritt, entfernt, sodass es zu kleinen, punktartigen Einblutungen kommt. Dieses Phänomen wird als Blutiger Tau oder als Ausspitzphänomen bezeichnet.
Sind alle drei dieser Phänomene vorhanden, liegt eine Psoriasis vor. Falls nach dieser diagnostische Methode noch Unsicherheit besteht, kann eine Hautbiospie Gewissheit bringen. Bei der Biopsie entnimmt der Arzt eine Hautprobe der betroffenen Stelle. Diese Probe wird auf Entzündungen und Verhornung untersucht. Die Ergebnisse bestätigen zweifelsfrei die Diagnose Psoriasis.
Blutuntersuchung
Die Diagnose einer Psoriasis-Arthritis ist ein wenig komplizierter. Bei dieser Psoriasis kann es bei manchen Fällen vorkommen, dass keine typischen Hautveränderungen vorhanden sind. Wenn dies der Fall ist, geht es darum andere Krankheiten wie tatsächliche Arthritis und Rheuma auszuschließen. Diese Erkrankungen werden mithilfe von Blutuntersuchungen ausgeschlossen. Dabei spielen der Rheumafaktor und der Entzündungsparameter eine Rolle. Ist der Blutbefund auch nicht aussagekräftig genug, kann in komplizierten Fällen auch Bildbefunde, wie ein MRT oder Röntgenaufnahmen, Aufschluss über die Gelenkbeschaffenheit geben, indem z. B. Gelenkergüsse, Marködeme (vermehrte Ansammlung von Wasser im Knochen) und Enthesitiden (Entzündung des Übergangs zwischen Sehnen und Knochen), sowie Entzündungsprozesse gut sichtbar werden.
Bei der Diagnose wird die Schuppenflechte nach Schweregrade unterschieden. Die Psoriasis wird in leichte und mittelschwere bis schwere Psoriasis eingeteilt. Die Einteilung erfolgt nach internationalen anerkannten Messverfahren. Die körperlichen Beschwerden werden dabei oft mit dem Psoriasis Area and Severity Index (PASI) gemessen. Der Anteil der betroffenen Körperoberfläche mit dem Body Surface Area-Test (BSA-Test). Die Einschränkungen der Lebensqualität, die die Krankheit mit sich bringt, kann mithilfe dem Dermatologischen Lebensqualitäts-Index (DLQI) ermittelt werden. Die Einteilung erfolgt demnach, wenn alle drei Messverfahren einen Wert von 10 oder niedriger aufweisen, liegt eine leichte Schuppenflechte vor. Wenn die Ergebnisse von Tests PASI, BSA und DLQI höher als 10 liegen, liegt eine mittelschwere bis schwere Schuppenflechte vor.
Wie funktionieren die Messverfahren?
Mit dem BSA-Test wird die befallene Körperoberfläche in Prozent berechnet. Dabei gilt als Faustformel, eine Hand ist 1%. Ist mehr als 10% des Körpers betroffen besteht eine schwere Form der Schuppenflechte. Um mithilfe des PASI-Verfahrens den Schweregrad zu ermitteln, werden die einzelnen Körperteile wie Kopf, Arme, Stamm und Beine einzeln betrachtet. Der Wert 0 steht für keine Plaques und der Wert 6 für die Plaques bedecken die Haut zu 90 bis 100%. Danach wird die Stärke der Ausprägung bestimmt, anhand von Rötung, Dicke und Schuppenbildung. Dabei werden Werte zwischen 0 und 4 vergeben. Zum Schluss werden die ermittelten Zahlenwerte in eine Formel eingesetzt. Das Ergebnis liegt zwischen 0 und 72, wobei Werte unter 10 wieder für eine leichte Psoriasis sprechen und über 10 eine mittelschwere bis schwere Psoriasis vorliegt. Auch wird die PASI Methode dafür verwendet, Behandlungsziele zu verfolgen, wie z. B. der Rückgang der Hautveränderungen zu bewerten.
Mit dem Dermatologischen Lebensqualitäts-Index wird, im Gegensatz zu den anderen Messverfahren, die Psyche berücksichtigt. Bei diesem Index werden die Einschränkungen bei Alltagsaktivitäten, in der Freizeitgestaltung, in Schule und Arbeitsleben und in zwischenmenschlichen Beziehungen bewertet. Der Test besteht aus insgesamt 10 Fragen. Die Fragen können mit 0 bis 3 bewertet werden, 0 steht für gar nicht und 3 für sehr stark. Am Ende werden die Zahlen zusammengerechnet, entsteht ein Wert unter 30 besteht keine Einschränkung, ein Wert über 30 bedeutet, dass die Lebensqualität stark durch die Psoriasis eingeschränkt ist. Weitere diagnostische Messverfahren sind NAPSI (Nail Psoriasis Severity Index), wo die Schuppenflechte anhand der Nägel bewertet wird, und der GEPARD-Test (German Psoriasisi, Arthritis Diagnostic Questionnaire), der sich auf die Gelenkbeschwerden fokussiert. Bei der Klassifikation von Psoriasis-Arthritis können die CASPAR-Kriterien (Classification Criteria for Psoriasis Arthritis) helfen.

Ursachen
Die Ursachen von Psoriasis sind eine genetische Veranlagung, sowie bestimmte Auslöser, beispielsweise Stress, Infekte und mechanische Reize auf der Haut. Bei der Krankheit handelt es sich um eine autoimmune Systemerkrankung. Das heißt, dass sich das eigene Immunsystem gegen gesunde körpereigene Zellen richtet und sich somit die Zellen entzünden und unkontrolliert wachsen und vermehren. Als Folge entstehen die für Psoriasis üblichen Plaques. Die genaue Ursache, weshalb Psoriasispatienten Psoriasis-Arthritis entwickeln ist bisher unbekannt. Verschiedene Risikofaktoren begünstigen den Ausbruch der Psoriasis. Der Genort PSORS1 auf Chromosom 6p21.3 wird mit der genetischen Prädisposition von Psoriasis assoziiert, weshalb auch PSORS1 als Risikofaktor angesehen wird. Zu den auslösenden Faktoren gehören unter anderem Infektionen und Krankheiten, Medikamente, mechanische Reize und Stress.
Als häufiger Auslöser gelten Infektionen. 70% der Psoriasispatienten leiden mindestens unter einer weiteren Begleiterkrankung. Besonders die Krankheiten … -Erkältungen und Atemwegserkrankungen (v. a. Bronchitis oder Mandelentzündungen durch eine Streptokokken-Infektion) -andere Infektion durch Bakterien, Viren und Pilze (z .B. Herpes, Masern, Scharlach etc.) -chronische Infektionen (Zahnwurzeln, Harnwege, Darm, Nasennebenhöhlen und Mittelohr) -Ekzeme -Diabetes mellitus -Gefäßverkalkungen -Depression -Adipositas …zählen als Provokationsfaktoren für eine Psoriasis. Auch eine HIV-Infektion kann als verstärkender Faktor für Psoriasis angesehen werden.
Medikamente
Zu den Medikamenten, die die Schuppenflechte auslösen oder verschlimmern gehören beispielsweise blutdrucksenkende Arzneimittel (z. B. Betablocker oder ACE-Hemmer), Antidepressiva, Cholesterin-senkende Wirkstoffe (z. B. Statine), Malaria- und Rheuma-Medikamente (z. B. Chloroquin) und bestimmte Antibiotika (z. B. Makrolide). Auch kann die chronische Hautentzündung durch mechanische Reize entstehen. Die Plaques bilden sich an der Stelle, wo die Reizeinwirkung stattfindet. Beispielsweise bei Druck durch einen zu engen Gürtel oder Schuhe, bei Reibung durch scheuernde Kleidung, bei Schürfwunden und Risse durch Stürze, Bisse oder Kratzen oder bei Verätzungen und chemische Reizungen durch die Nutzung von aggressive Chemikalien in Putzmitteln. Da die alltägliche mechanische Reizung an Körperstellen wie Ellenbogen, Knie, Kreuzbein und Pofalte hoch ist, treten da am häufigsten Plaques auf.
Die Psyche und Stress können ebenfalls Einfluss auf einer Psoriasis haben. Dabei können Depressionen als Folge einer Psoriasis gezählt werden, aber auch als Ursache. Gefühle wie Angst und Trauer können dafür sorgen, dass neue Schübe entstehen oder sich die Plaques verschlimmern. Damit gemeint sind z. B. Tod eines Angehörigen, Trennung vom Lebenspartner, Konflikte im Lebensumfeld oder Prüfungsangst und –stress.
Weitere Risikofaktoren
Zu den Risikofaktoren gehören Rauchen, Übergewicht, Alkohol und das Klima. Tabak besitzt eine entzündungsfördernde Wirkung, weshalb das Rauchen die Schuppenflechte verstärkt. Übergewicht, besonders Bauchfett fördert die Entzündungen bei der Schuppenflechte. Studien haben gezeigt, dass Menschen mit einem Body-Mass-Index (BMI) von über 30 ein doppelt so hohes Risiko haben an Psoriasis zu erkranken. Kalte trockene Luft gilt als Risikofaktor, Sonneneinstrahlung in den Sommermonaten gelten als bessernd.
Therapie der Schuppenflechte
Die Schuppenflechte ist eine chronisch-rezidivierende Erkrankung, die häufig eine Langzeittherapie erfordert. Die Art der Therapie richtet sich nach dem Schweregrad der Erkrankung und den Begleiterkrankungen. Wie oben erwähnt, werden die Psoriasispatienten häufig in zwei Gruppen eingeteilt, die leichte oder mittelschwere bis schwere Psoriasis. Die Einteilung erfolgt nach der Schwere der Läsionen, dem Anteil der betroffenen Hautoberfläche und der Lebensqualität des Patienten. Eine leichte bis mittelschwere Schuppenflechte kann durch eine Kombination aus Glukokortikoiden, Vitamin-D-Analoga und Phototherapie behandelt werden.
Systemische Behandlung
Bei der mittelschweren bis schweren Psoriasis ist meistens eine systematische Behandlung notwendig. Auch die Komorbiditäten wie die Psoriasis-Arthritis ist für die Auswahl der Behandlung von großer Bedeutung. Die traditionelle systematische Behandlung erfolgt mit den Medikamenten Methotrexat (MTX), Cyclsporin A und Retinoide. MTX ist ein Folsäure-Analogon, das die DNA-Synthese hemmt, indem es die Thymidin- und Purin-Biosynthese blockiert. Durch das Medikament können Nebenwirkungen wie Übelkeit, Leukopenie (niedrige Anzahl an weiße Blutkörperchen) und eine Erhöhung der Lebertransaminasen auftreten.
Cyclosporin ist ein T-Zell-hemmendes Immunsuppressivum. Es wird angewendet als Erhaltungstherapie und ist bis zu zwei Jahre wirksam. Wichtig zu erwähnen ist, dass Nebenwirkungen wie Bluthochdruck, Nierentoxizität und Nicht-Melanom-Hautkrebs entstehen können. Retinoide sind natürliche oder synthetische, mit Vitamin A verwandte Moleküle. Es beeinflusst Transkriptionsprozesse, indem es über Kernrezeptoren wirkt und die Proliferation und Differenzierung von Keratinocyten normalisiert. Die häufigste Nebenwirkung ist rissige Lippen (Cheilitis). Außerdem kann es zu unerwünschten Wirkungen wie Bindehautentzündungen, Haarausfall, Hepatitis und zu Fehlbildungen beim Fötus führen.
Phototherapie
Bei der Phototherapie, auch bekannt als Balneophototherapie, handelt es sich um eine Behandlungstherapie bei der substanzhaltige Bäder (z.B. hohe Salzkonzentrationen, ca. 40%) zusammen mit UV-Licht eingesetzt werden. Das Prinzip der Balneophototherapie beruht auf der Nachahmung eines therapeutischen Bades im Toten Meer. Das Bad dauert normalerweise 20 Minuten. Das Bad soll dabei die entzündungsfördernden Stoffe aus der Haut herauslösen. Die Bade-PUVA-Therapie, ist eine spezielle Variante der Balneophototherapie. Die Therapie besteht aus der Anwendung von UVA-Licht und Psoralen. Psoralen sind Stoffe, die einen photosensibilisierenden Einfluss auf die Haut haben, sodass die Wirksamkeit des UVA-Lichtes gesteigert wird. In Deutschland wird 8-Methoxypsoralen (8-MOP) eingesetzt.
Weitere Wirkstoffe
Neben den Medikamenten, gibt es auch Salben, die Teer, Harnstoff oder hornhautlösende Mittel enthalten. Wirkstoffe wie Kortison, Dithranol, Harnstoff, Vitamin A und D und Tretinoin kommen dabei zum Einsatz. Weitere mögliche Therapien sind die Lasertherapie, die Gabe von Biologika und die allgemeine Hautpflege. Die Lasertherapie hat dieselbe Wirkungsweise wie die Phototherapie. Im Gegensatz ist die Lasertherapie sehr teuer und aufwendig, sodass sie meistens nur für kleinste Flechtenherde eingesetzt werden.
Biologika bestehen aus medizinischen Wirkstoffen, die in der Lage sind, die Zellen des Immunsystems auf natürlichem Wege zu beeinflussen. Sie werden in Genlaboren gefiltert und ähneln körpereigene Moleküle, sodass sie gut verträglich sind. Beispiele für Biologika sind Adalimunab, Golimumab, Infliximab und Etanercept. Als sehr wichtig angesehen gilt die optimale Hautpflege. Ziel der Hautpflege ist es, die Schutzbarriere, z. B. für schädliche Wirkstoffe, wiederherzustellen, gesund zu halten und zu pflegen. Die Haut sollte dabei immer feucht gehalten werden. Um die Haut optimal zu Pflegen sollten angewandte Cremes und Lotionen auf das Hautbild angepasst sein und auf einer pH-neutralen Rezeptur beruhen.
Ernährung bei Psoriasis
Die Datenlage zur Rolle der Ernährung für Psoriasis ist unbefriedigend. Wie oben erwähnt, gilt Übergewicht als Risikofaktor, sowie Rauchen und Alkohol, weshalb dies zu vermeiden gilt. Psoriasispatienten geben an, dass das Konsumieren von scharfen Gewürzen und Wein das Hautbild verschlechtern. Eine andere Studie zeigte, dass eine Ernährung mit hohem Verzehr von Karotten, Tomaten und frischen Früchten mit einem gewissen Schutz vor der Schuppenflechte einhergeht.
Eine in 2016 durchgeführte Studie beschäftigte sich mit der Frage, ob langkettige Omega-3-Fettsäuren bei Psoriasis helfen können. Es stellte sich unter dem Bedacht, das Psoriasis mit dem metabolischen Syndrom assoziiert ist, heraus, dass eine Kombination aus unterkalorische Kost, n-3-HUFA (hoch ungesättigte Fettsäuren) in optimaler Dosierung und gleichzeitiger Weiterbehandlung von Psoriasis ein erfolgreicher therapeutischer Ansatz werden könnte. Außerdem wäre es zu empfehlen die unterkalorische Kost mediterran auszurichten. Eine mediterrane Ernährung setzt sich aus hohem Konsum von Gemüse und Früchten zusammen, die sich antientzündlich auswirken. Das in der Ernährungsweise oft verwendete Olivenöl, enthält kaum n-6-Fettsäuren (entzündungsfördernd), und hat ein hohes antioxidatives Potenzial.
Allgemein lässt sich sagen, das hoch verarbeitete Lebensmittel eher gemieden und naturbelassene Lebensmittel möglichst gewählt werden sollten. Zu einer gesunden Ernährung gehören außer Gemüse und Obst, auch Vollkornprodukte, hochwertiges Eiweiß, wie Fisch und Fleisch, sowie Milchprodukte und Hülsenfrüchte. Wer kein Fisch mag, kann auch Omega-3 Supplemente zu sich nehmen. Um Omega-3-Fettsäuren aufzunehmen, können auch andere Pflanzenöle statt Olivenöl gewählt werden, wie Lein-, Hanf-, Raps- und Walnussöl. Lebensmittel mit Arachidonsäure, die als entzündungsfördernd gelten, wie rotes Fleisch, Innereien und Eigelb sollten vermieden werden. Zusätzlich sollte darauf geachtet werden, dass Menschen mit Schuppenflechte empfindlich auf glutenhaltige Lebensmittel, Milchzucker oder –eiweiß, Histamin oder Nüsse reagieren. Entsprechende Unverträglichkeiten sollten also ausgeschlossen werden.

Prognose
Die Schuppenflechte ist eine bisher noch unheilbare aber behandelbare Krankheit. Die Lebenserwartung wird durch die Psoriasis nicht verkürzt, da die Krankheit nicht tödlich verläuft. Für die Betroffenen von Psoriasis-Arthritis, kann es durch erheblichen Gelenkversteifungen zu Bewegungseinschränkungen kommen. Des Weiteren können Patienten mit einer schweren Psoriasis, durch die lange Einnahme von Medikamenten, schwerwiegende Nebenwirkungen haben, die unter anderem zu Schäden der inneren Organe wie Leber und Niere führen. Es besteht ein hohes Risiko, dass bei einer Psoriasis zusätzliche Erkrankungen auftreten.
Die Psoriasispatienten die weitere Krankheiten wie Diabetes Typ 2, Asthma bronchiale und koronare Herzkrankheiten aufweisen, sind zusätzlich beeinträchtigt in ihrer Lebensqualität. Außerdem kann der durch die Hautveränderungen verursachter Juckreiz erheblich die Lebensqualität einschränken. Zusätzlich zu erwähnen ist der Mehraufwand für Körperpflege, Behandlungstermine und Arztbesuche, und die Mehrkosten, für Hautpflegemittel, Reinigung und Fahrtkosten, wichtige Aspekte, die das Leben einschränken können. Ebenso muss bei der Wahl des Berufes, geschaut werden, dass die Haut nicht hohen Belastungen ausgesetzt wird. Z. B. Pflegeberufe, Berufe mit hoher Staubentwicklung oder das Arbeiten mit Chemikalien, werden als nicht empfehlenswert angesehen. Eine Studie, zeigte dass junge Menschen befürchten sich bei den ersten Hauterscheinungen ausgegrenzt zu fühlen. Dabei ist zu betonen, dass die Krankheit nicht ansteckend ist.
Literatur
Nast A et al. (2021). Deutsche S3-Leitlinie zur Therapie der Psoriasis vulgaris, adaptiert von EuroGuiDerm – Teil 1: Therapieziele und Therapieempfehlungen. J Dtsch Dermatol Ges
Traupe, H. & Robra, B-P. (2002) Gesundheitsberichterstattung des Bundes – Heft 11: Schuppenflechte. Robert Koch Institut
Mrowietz, U. & Schmid-Ott, G. (2012). Schuppenflechte – Was Sie schon immer über Psoriasis wissen wollten, 3. Auflage, Freiburg Karger.
Nair, P. A., & Badri, T. (2022). Psoriasis. In StatPearls. StatPearls Publishing.
Rendon, A. & Schäkel, K. (2019). Psoriasis Pathogenesis and Treament. Int. J. Mol. Sci. 20(6), 1475.
Christophers E. (2003). Psoriasis – auf einen Blick. Georg Thieme Verlag
S1-Leitlinie: UV-Phototherapie und Photochemotherapie. (AWMF-Registernummer: 013 – 029), August 2015 Langfassung
Novartis Pharma (2022). Schuppenflechte und Psoriasis-Arthritis: So stellen Ärzte die Diagnose https://www.psoriasis.info/
Reese, I. (2017). Langkettige Omega-3-Fettsäuren bei atopischer Dermatitis und Psoriasis. ästhet dermatol kosmetol 9, 24–27.
